Eso le pasó a Juan de 64 años, cuando acompañaba a su mujer que estaba de compras en un centro comercial.
Se sintió mal, salió de la tienda y allí se desplomó. En el centro comercial, lleno de gente esto causa un gran alboroto. Afortunadamente una persona anónima comenzó a dar masaje.
RECUERDA
1. Hacer las compresiones en el centro del tórax
2. Comprimir a una profundidad de aproximadamente 5 cm,
pero no más de 6 cm para el adulto promedio
3. Comprimir el tórax a una frecuencia de 100 a 120/min con
el menor número de interrupciones posible
4. Permitir que el tórax se reexpanda por completo después de
cada compresión; no permanecer apoyado en el tórax
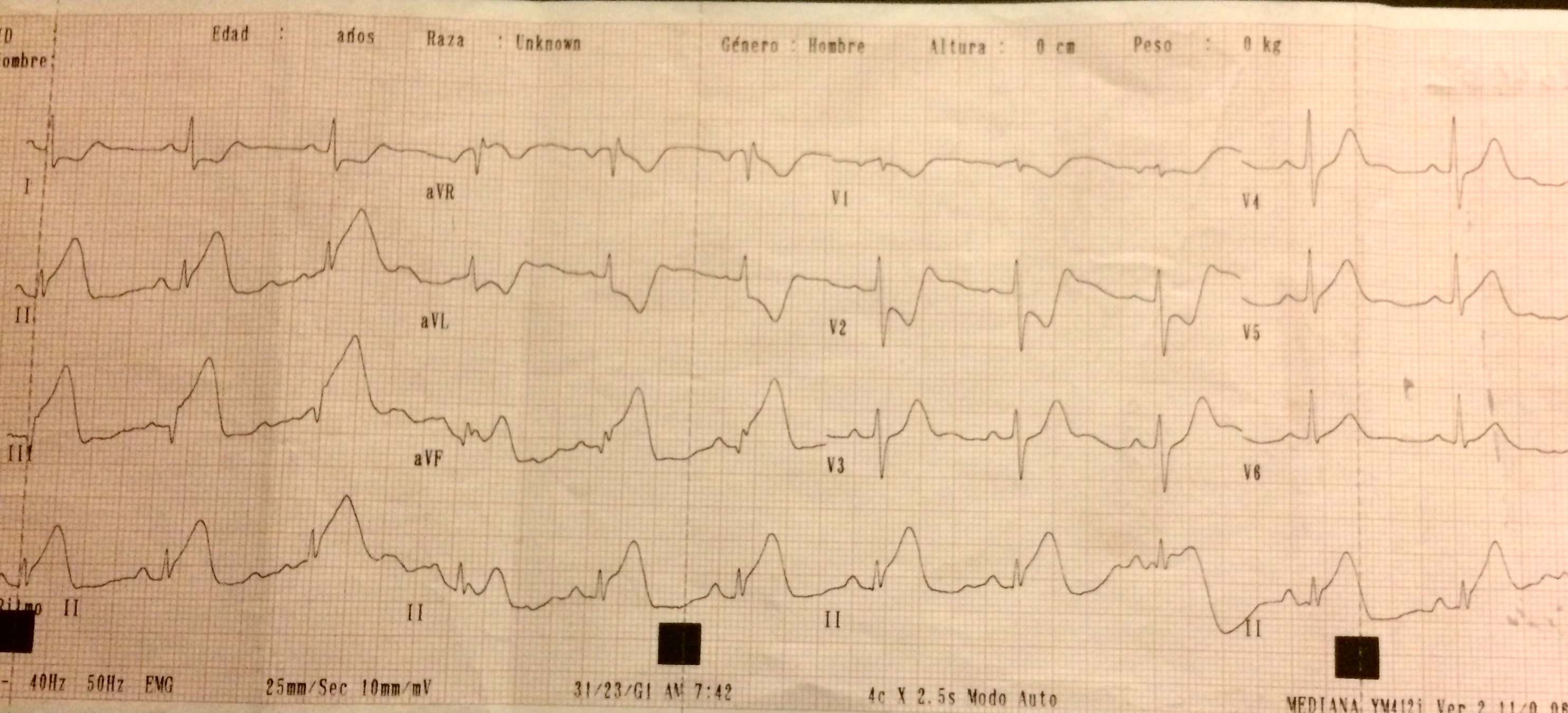
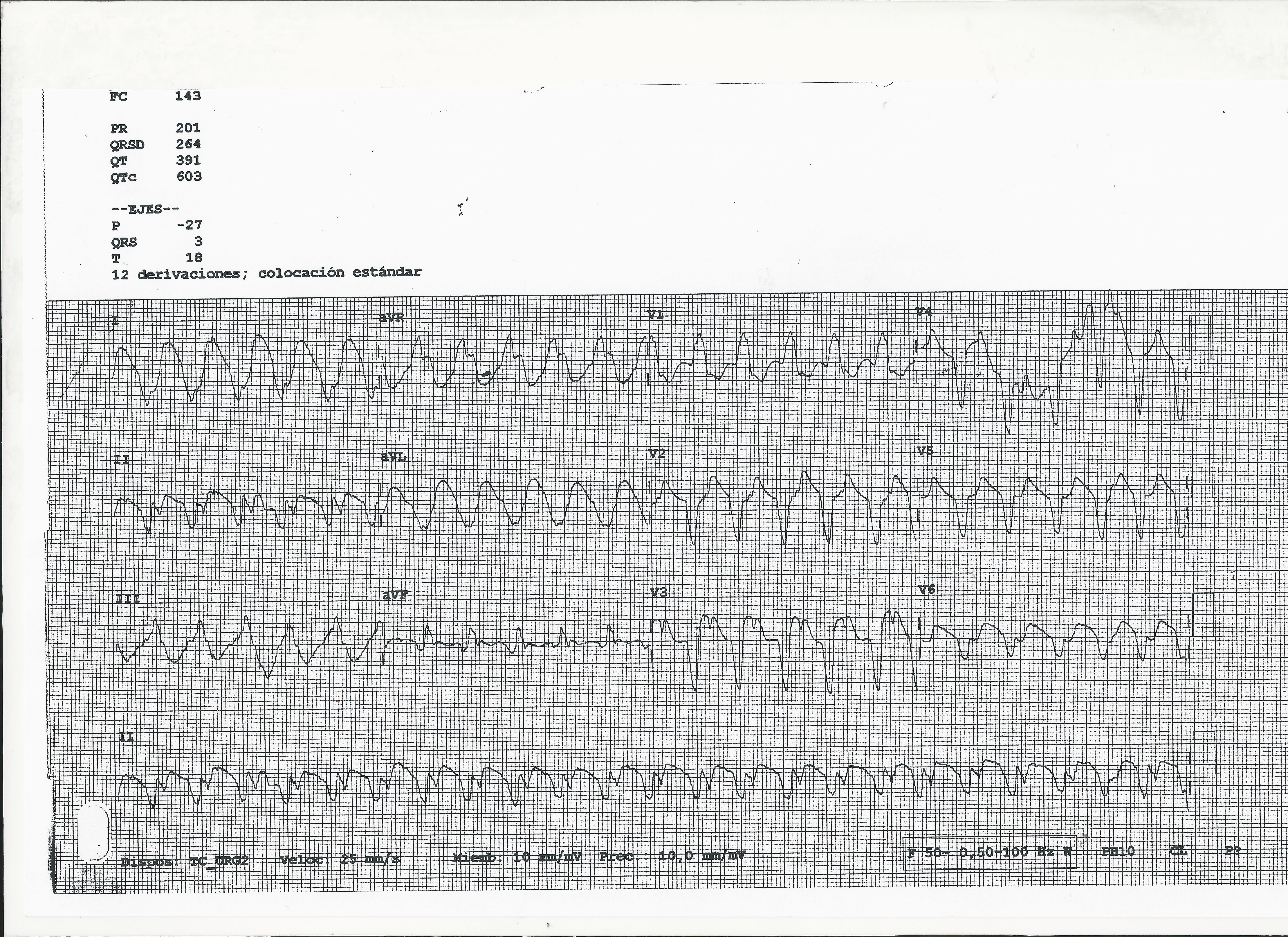
El 112 llegó muy rápido y conectó el monitor. Una TV sin pulso (repasaros el algoritmo de Brugada )
https://cardioparamap.com/2016/11/28/taquicardia-ventricular/
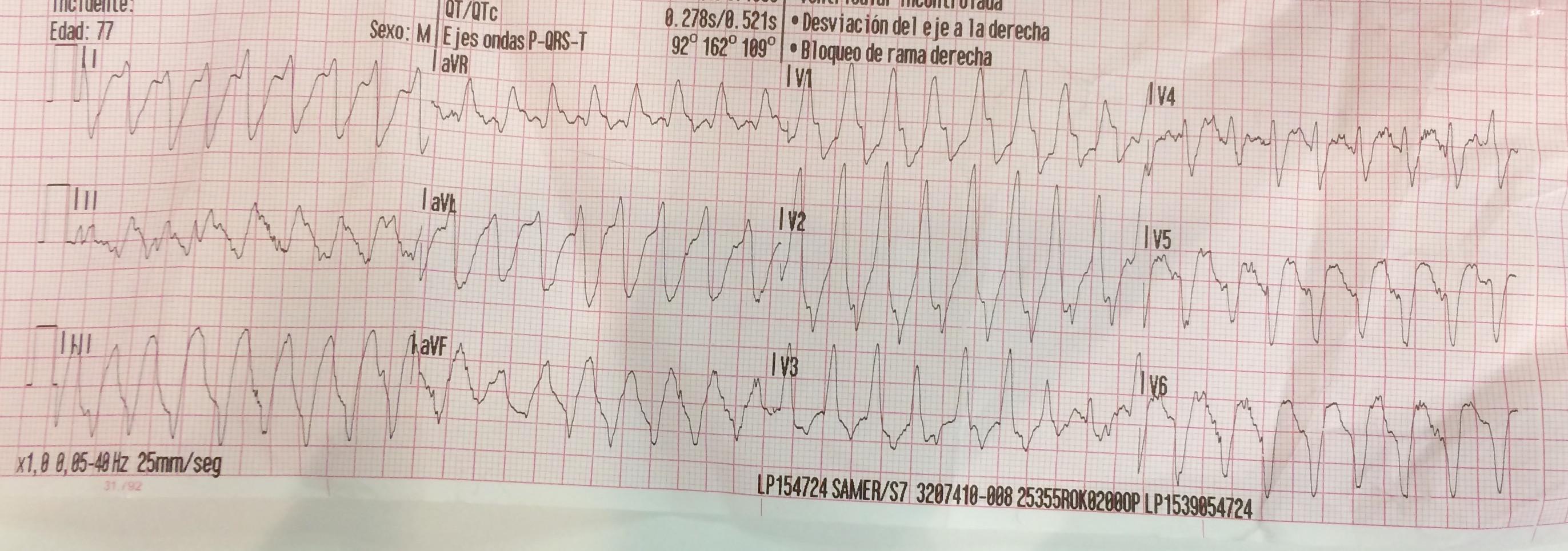
Se dio un choque de 200j revirtiendo a ritmo sinusal

JUICIO CLINICO: SCACEST inferoposterior
ACTITUD:ACTIVACION INMEDIATA DEL COGIDO INFARTO
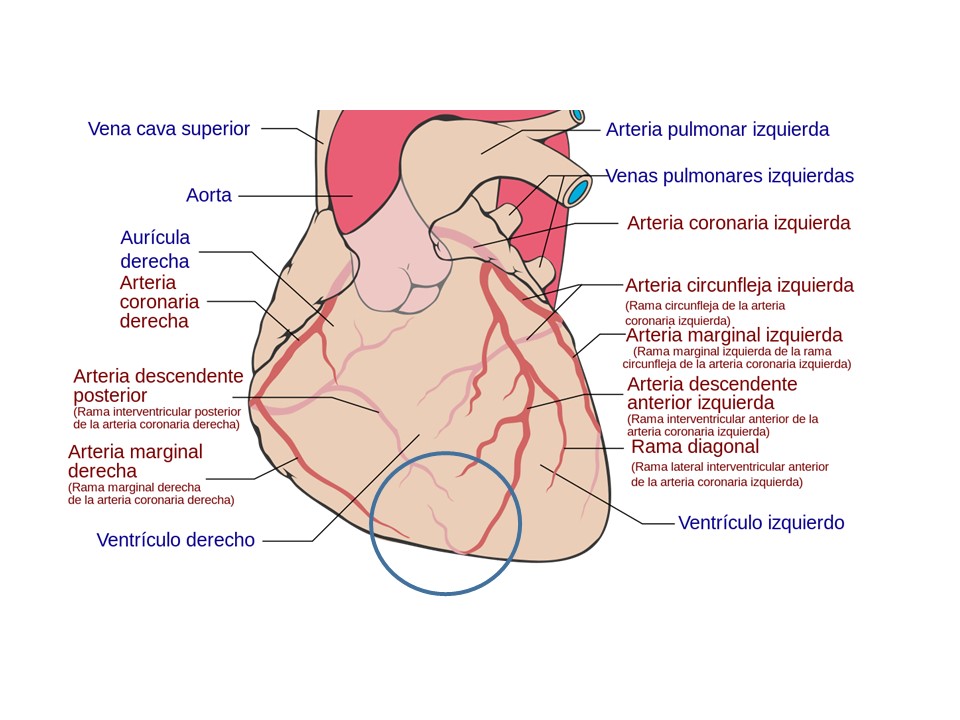
Traslado al Hospital. Coronariografia: Oclusión CD media


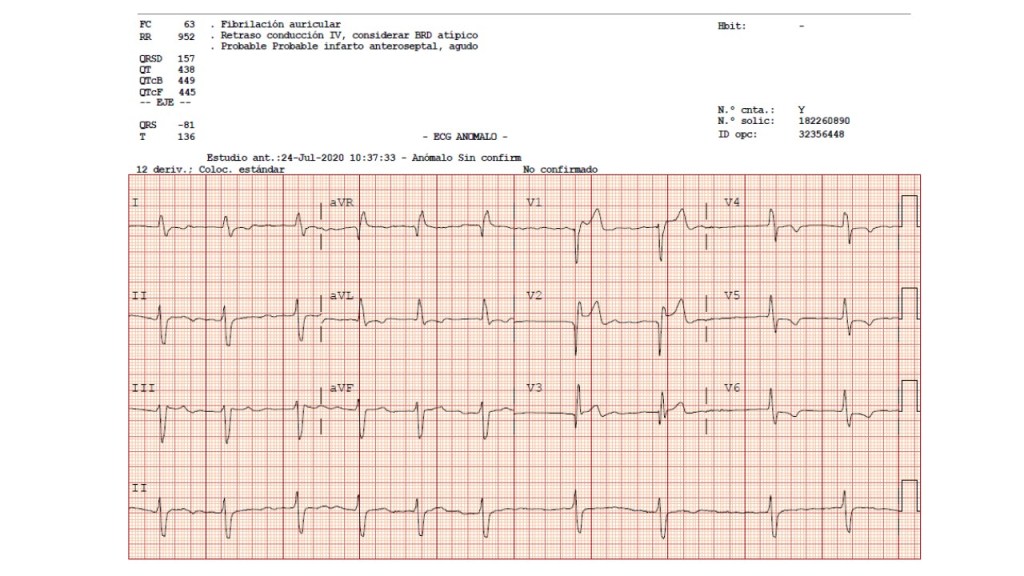


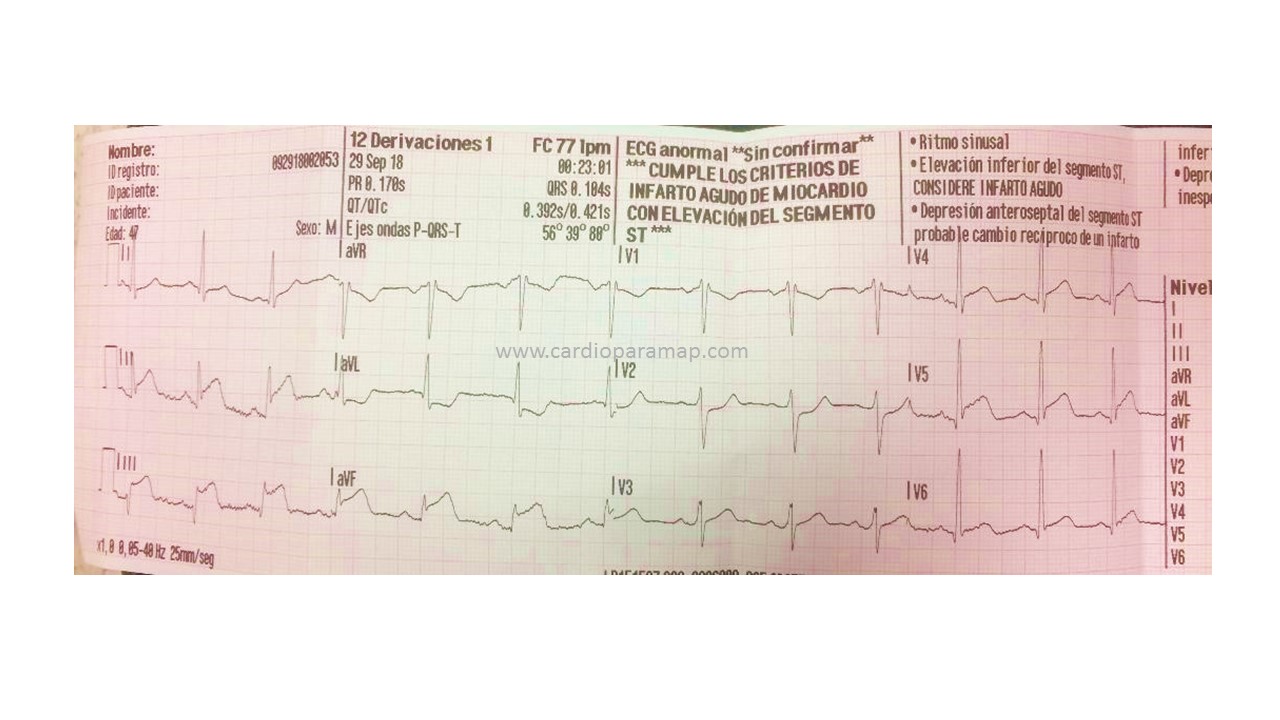




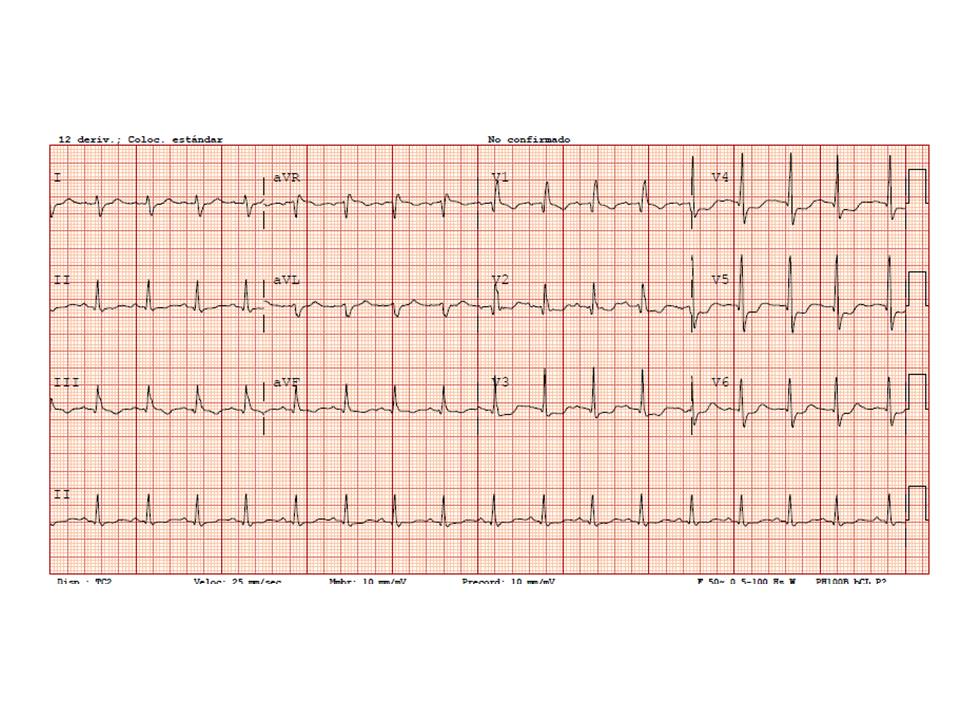 Descenso del ST de V4 a V6. Y también bloqueo de rama derecha. Y también eje derecho, por tanto bloqueo de la subdivisión posterior de rama izda.
Descenso del ST de V4 a V6. Y también bloqueo de rama derecha. Y también eje derecho, por tanto bloqueo de la subdivisión posterior de rama izda.