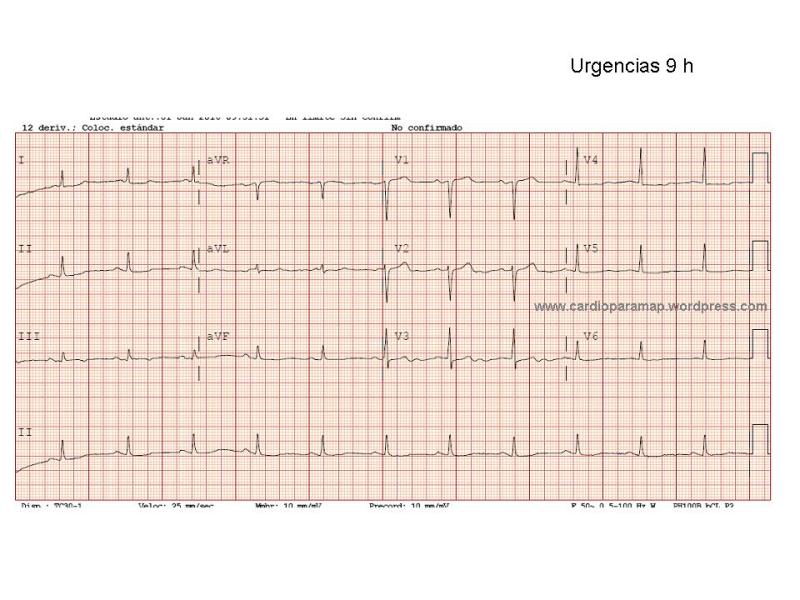
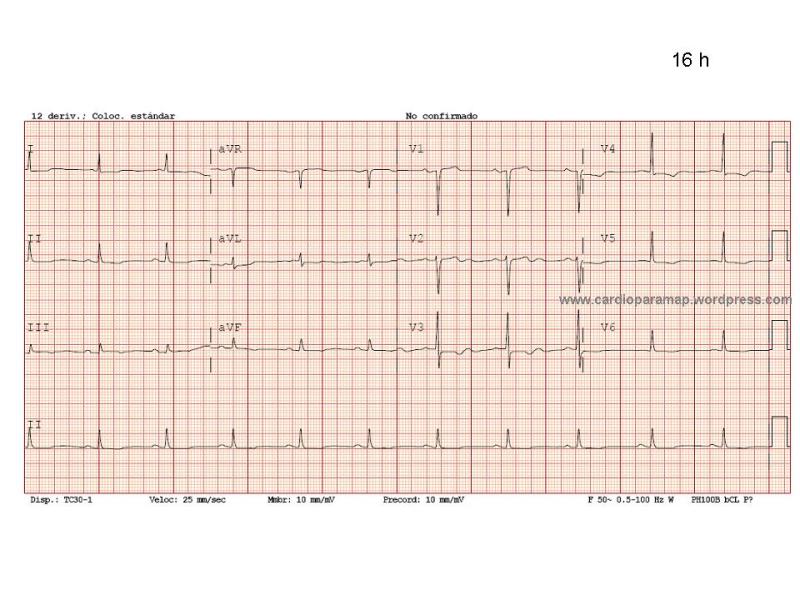
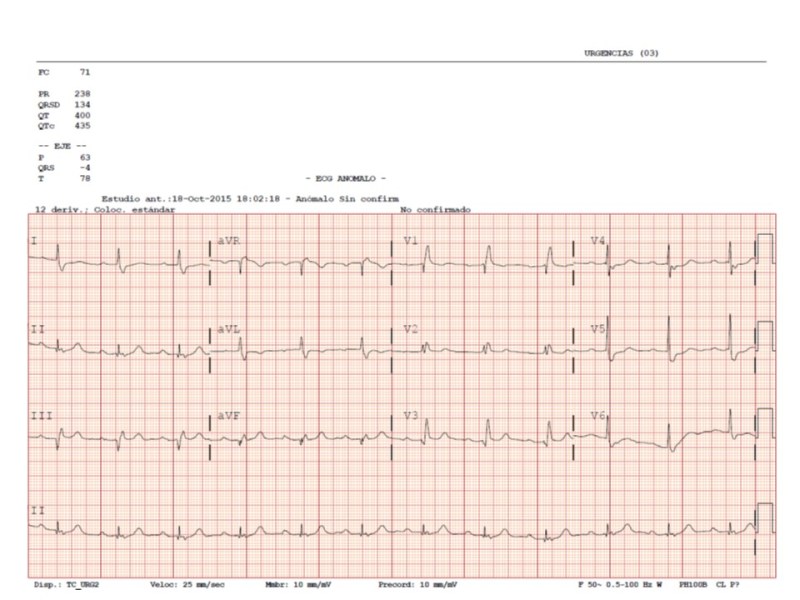
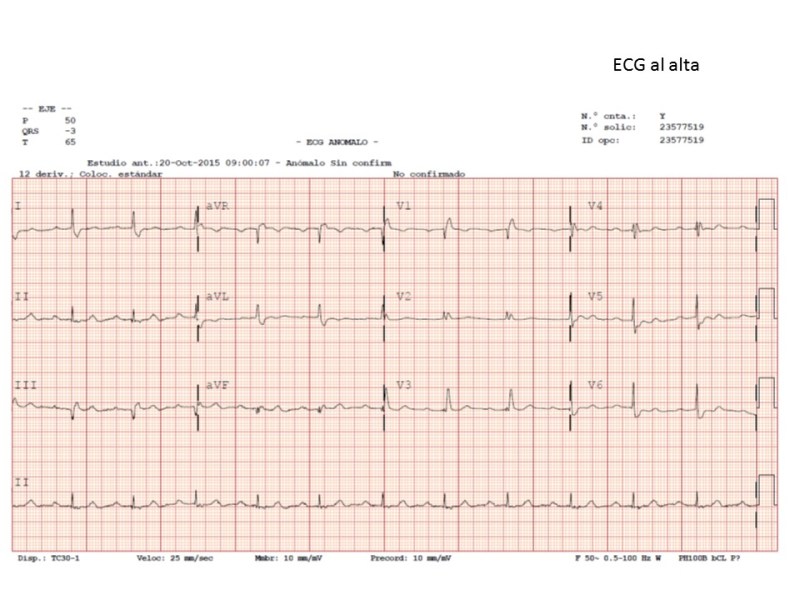
Hola: Soy Pablo Salinas, Cardiólogo Intervencionista en el H. Clínico San Carlos de Madrid. Amigo de Ana Huelmos, y encantado de participar en su blog. Me ha pedido que os cuente que es esto tan novedoso que se conoce como TAVI, que estamos haciendo los cardiólogos intervencionistas en los últimos años.
¿QUÉ ES TAVI?
TAVI son las siglas en inglés de Transcatheter Aortic Valve Implantation (implantación percutánea de válvula aórtica), es decir, el tratamiento de la estenosis aórtica por vía percutánea en lugar de quirúrgica. Es un procedimiento que se realizó por primera vez en el mundo en 2002 y ya con dispositivos comerciales de indicación clínica (no de en contexto de investigación) en España comenzó a realizarse en 2008. El número de procedimientos casi se duplica cada año, por lo que es de interés para todos los colectivos médicos y especialmente para atención primaria que puede ser clave en el diagnóstico de la estenosis aórtica (EA)
ESTENOSIS AÓRTICA: DIMENSIÓN DEL PROBLEMA
La EA degenerativa o senil es la valvulopatía adquirida más frecuente en nuestro medio. De modo algo simplista, se puede decir que es una enfermedad cuya incidencia se dispara por encima de los 80 años. Su prevalencia se estima en 4.5% por encima de los 75 años. Dado el envejecimiento de la población y la buena situación en la que muchas personas alcanzan los 80-90 años, las proyecciones son que la enfermedad va a crecer significativamente.
El diagnóstico de la enfermedad es clínico, y en muchas ocasiones la sospecha clínica nace en Atención Primaria o más exactamente mediante clínica y exploración física. La triada clásica de síntomas es la disnea, angina o síncope, habitualmente de esfuerzo. En todo paciente mayor con estos síntomas, habitualmente realizaremos una exploración física y un ECG. En la exploración encontraremos un soplo sistólico que es inconfundible, me atrevería a decir que es el soplo más fácil de identificar. Aunque se puede escuchar en todo el corazón será más intenso en el foco aórtico y se irradiará a carótidas, es característicamente rudo (más a mayor severidad) y puede borrar (EA grave) o no el segundo tono. Cualquiera de esos síntomas asociados a este soplo merece una derivación a cardiología. En el ECG podemos ver datos indirectos de la EA como es la hipertrofia ventricular izquierda, aunque no hay datos específicos. Adicionalmente, el pulso periférico podría estar reducido de intensidad (parvus et tardus).
El primer paso es la confirmación de la valvulopatía mediante ecocardiograma, en la que veremos una válvula calcificada y con limitación de la apertura, y se medirán una serie de parámetros (gradientes por doppler) con los que se estimará un área valvular. Se establece la EA grave si el área valvular es <1 cm2 y/o el gradiente medio transvalvular es >40 mmHg. Si estos datos ecocardiográficos se acompañan de síntomas se indica la sustitución valvular aórtica, en casos asintomáticos se hace seguimiento estrecho hasta la aparición de los mismos.
¿POR QUÉ SURGE Y CÓMO SE REALIZA?
La sustitución valvular aórtica quirúrgica fue la primera técnica que consiguió modificar la historia natural de la enfermedad (la mortalidad aumenta mucho en el momento que la EA grave debuta con síntomas) aumentando la supervivencia. Desde los años 60 la técnica se ha ido refinando obteniendo en la actualidad cifras de morbilidad y mortalidad razonablemente bajas. Sin embargo, a inicios del siglo XXI se estimaba que aproximadamente uno de cada tres pacientes candidatos a sustitución valvular no eran operados por alto riesgo quirúrgico. Factores como edad avanzada, comorbilidades (EPOC, insuficiencia renal, hepatopatía), disfunción ventricular, presencia de bypass coronarios, historia de radiación torácica limitaban el tratamiento a estos pacientes, condicionándolos a un mal pronóstico (más de 50% de mortalidad a 2 años).

Figura 1. TAVI en su forma definitiva (izquierda, centro), antes de plegarla para introducirla a través de la arteria femoral (derecha, en esta imagen el diámetro es <6 mm)
Para superar esta laguna terapéutica se diseñaron varios dispositivos, esencialmente todos se asemejan por contener una válvula de tejido animal muy similar a las bioprótesis quirúrgicas cosida a un soporte (stent) metálico que se comprime radialmente sobre un catéter de liberación (Figura 1). El sistema de liberación (puede ser autoexpandible de nitinol; o expandible por balón como un stent coronario) y la forma del stent varía mucho según las marcas, pero queda con un perfil razonablemente bajo (en la actualidad 14 French, es decir 4,6 mm) lo que permite que se pueda avanzar a través de la arteria femoral (que habitualmente mide 7-9 mm de diámetro). A diferencia de la sustitución quirúrgica que reseca los velos de la válvula nativa, en la TAVI se implanta por dentro de la nativa (a veces se realiza previamente una dilatación con balón), aplastando los velos nativos y anclándose en la calcificación del anillo (Figura 2).

Figura 2. Proceso de implantación tal y como lo vemos en la sala de hemodinámica. Izquierda, colocación en tracto de salida de VI con aortografía. Derecha, expansión completa de la prótesis con balón. Se aprecia en la imagen además el ecógrafo transesofágico (arriba), y cable de marcapasos temporal (izquierda, en bucle).
El procedimiento se realiza en la sala de hemodinámica y se puede realizar con anestesia general y monitorización de ecocardiograma transesofágico o como se está llamando abordaje minimalista, con sedación profunda. El cierre de la arteria femoral se realiza mediante un dispositivo de cierre percutáneo con hilos. En los pacientes que tienen enfermedad en árbol arterial de miembros inferiores se pueden realizar accesos alternativos quirúrgicos: a través del ápex cardiaco o de la aorta ascendente por minitoracotomía, o a través de la arteria axilar.
Puedes ver un video esquemático del procedimiento en: Video implante TAVI
¿QUÉ INDICACIONES Y RESULTADOS ACTUALES TIENE LA TÉCNICA?
Contrariamente a las intervenciones percutáneas coronarias, en la TAVI se ha comenzado por los pacientes más complejos, inoperables, casi desahuciados de tratamiento invasivo (la angioplastia coronaria se realizaba al principio sólo en las estenosis más simples). Con el tiempo se ha observado una reducción en el perfil de riesgo del paciente, cada vez se hace en pacientes más “jóvenes” (75-80 años) y con menos comorbilidades, y se ha limitado en pacientes extremadamente enfermos con muchas comorbilidades porque aunque se realice una TAVI con éxito la calidad de vida podría no mejorar y la supervivencia podría seguir limitada por sus comorbilidades (por ejemplo un paciente con fibrosis pulmonar o hepatopatía muy avanzada).
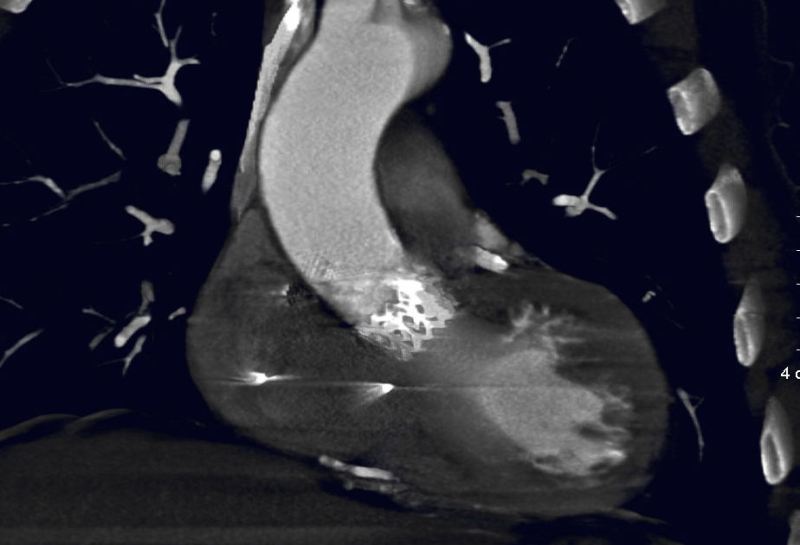
Figura 3. Imagen de TAC mostrando la TAVI en su posición habitual.
Las indicaciones de las guías de práctica clínica son dos. En pacientes considerados inoperables la TAVI mejora la supervivencia frente al tratamiento conservador o médico. En pacientes de alto riesgo (medidos por escalas de riesgo quirúrgico) la TAVI es una alternativa a la cirugía, de modo que cada paciente de forma individual debe ser evaluado por un equipo multidisciplinar llamado en inglés Heart Team.
Los resultados a largo plazo comparados con manejo conservador (tratamiento médico) se muestran en la Figura 4. Hay que destacar que el perfil de riesgo de esos pacientes era muy elevado (por ejemplo un paciente tipo que hubiera sido incluido en ese estudio tendría 86 años, disfunción ventricular moderada, bypass coronarios, EPOC severo, creatinina 1.2). Los datos de funcionamiento de estas válvulas muestran que se comportan de forma similar a las bioprótesis quirúrgicas. En los estudios más recientes, con la última generación de válvulas que es la que estamos poniendo hoy, la mortalidad a 30 días es de sólo 2.2%, con complicaciones graves por debajo de 5% peri-procedimiento (sangrados mayores, complicaciones vasculares, ictus). La complicación más frecuente, está en un rango entre 10 y 25% aproximadamente, y es la necesidad de implante de marcapasos definitivo (debido a la compresión del nodo AV y haz de His por el implante de la TAVI).
Figura 4. Curvas de mortalidad de kaplan meier de la cohorte de pacientes con TAVI (azul) y tratamiento médico (amarilla). La mortalidad absoluta se reduce en un ¡20%! desde el primer año. Aunque las mortalidades son altas, se estima que la mortalidad en ese segmento de población sería del 40% en ausencia de estenosis aórtica.
DESPÚES DE LA TAVI, ¿QUÉ TENGO QUE SABER?
Tras el procedimiento de TAVI el paciente permanece ingresado 4 -5 días en ausencia de complicaciones. Salvo las molestias leves derivadas de la punción estará haciendo vida normal, especialmente si el procedimiento ha sido electivo (cuando el ingreso es por una descompensación grave puede tener un periodo de convalecencia como cualquier otro ingreso prolongado en un paciente anciano).
Requerirá como medicación específica, doble antiagregación con aspirina + clopidogrel, aunque en pacientes anticoagulados se suele usar sólo un antiagregante + sintrom. La duración de este tratamiento es controvertida, pero en principio sería de 6 meses y posteriormente se dejaría aspirina 100 mg; se utiliza para prevenir la formación de trombos en el stent (el stent queda sobre la pared y anillo aórtico y se acaba recubriendo de endotelio) y los velos.
Puede aparecer un HTA en pacientes previamente hipertensos, dado que la EA grave “amortigua” la HTA al reducir el gasto cardiaco. En la exploración puede persistir un soplo sistólico suave que es normal en bioprótesis. Los pacientesportadores de bioprótesis (sean por TAVI o quirúrgicas) se consideran en alto riesgo de endocarditis bacteriana, y se recomienda la profilaxis con 2 gr de amoxicilina o ampicilina (clindamicina 600 mg en alérgicos) antes de procedimientos dentales que requieran manipulación de las encías, de la región periapical dental o perforación de la mucosa oral.
¿CUÁL ES EL FUTURO DE LA TÉCNICA?
El avance en el diseño de dispositivos, la mayor experiencia de centros y operadores y los resultados de nuevos estudios impulsarán la técnica hacia pacientes de menor riesgo. Este mes de marzo tendremos los resultados del primer estudio en pacientes de riesgo intermedio, y si los resultados son positivos, la TAVI recibirá un empujón significativo, ampliando el espectro de indicaciones. En países con amplia penetración de la técnica que no han tenido restricciones económicas, como Alemania, casi está igualando en número de procedimientos a la cirugía aórtica, en el futuro es probable que la sobrepase. No es impensable que en un futuro próximo, la mayoría de los pacientes con EA por encima de 75 años y riesgo moderado o alto puedan ser intervenidos mediante TAVI, dado que teóricamente cualquier paciente con EA candidato a bioprótesis podría ser intervenido mediante TAVI.
PARA SABER MAS
http://www.revespcardiol.org/es/seguimiento-largo-plazo-tras-implante/articulo/90446440/
http://www.revespcardiol.org/es/videos/pablo-salinas-tavi-seguimiento-largo/101/

Dr Pablo Salinas, Cardiólogo intervencionista del Hospital Clínico San Carlos de Madrid
RECUERDA… SI TE GUSTA EL CONTENIDO DEL BLOG, PUEDES ESCRIBIR TU MAIL EN LA CASILLA CORRESPONDIENTE Y RECIBIRÁS PUNTUALMENTE LAS ACTUALIZACIONES.