Esto es lo que le dijo Pedro a su médico de cabecera hace unos días, cuando decidió ir a consultarle porque aquello no le parecía normal.
Llevaba dos semanas muy mareado, como si se le fuera la cabeza, a veces la vista se le nublaba, pero no habia llegado a perder el conocimiento.
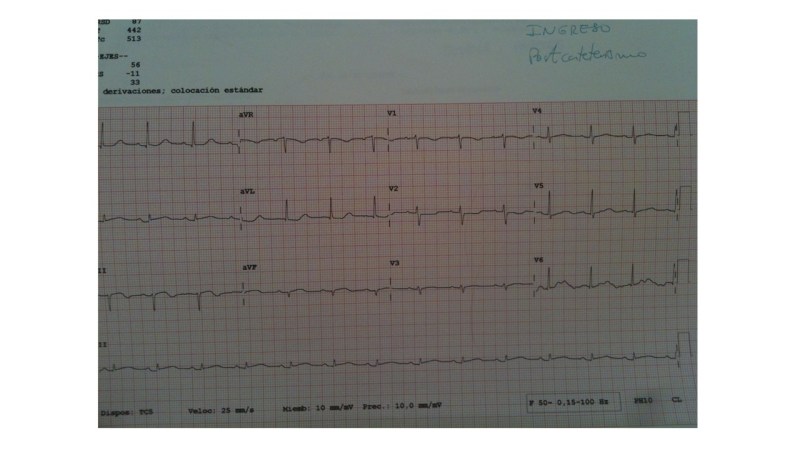
El médico de cabecera le hizo un ECG y al ver los hallazgos le envió a la Urgencia de nuestro hospital.
Pedro es un paciente de 67 años con vida activa que llevaba notando desde hace un mes mareo sin giro de objetos, astenia sin disnea y sin dolor torácico.
Los ECGs de la Urgencia son los siguientes.
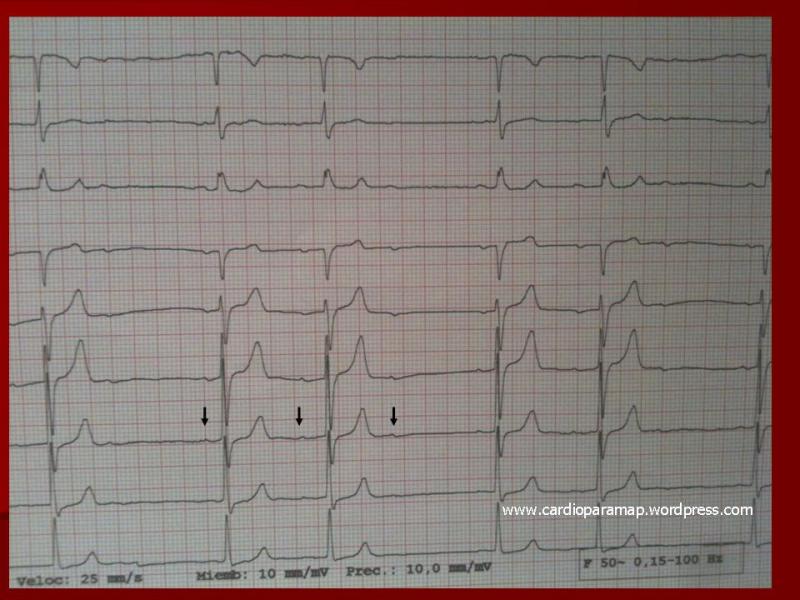
Es un Bloqueo AV de 2º grado tipo I (Mobitz I o Wenckebach)
En el Bloqueo AV de segundo grado tipo I se observa un enlentecimiento progresivo de la conducción Auriculoventricular hasta la interrupción del paso del impulso.
En el ECG observamos:
• Alargamiento progresivo del intervalo PR hasta que una onda P se bloquea.
• El Intervalo RR se acorta progresivamente hasta la onda P bloqueada.
• Complejo QRS de características normales, si no hay otra alteración.
• El intervalo RR que contiene la P bloqueada es más corto que dos intervalos RR previos.
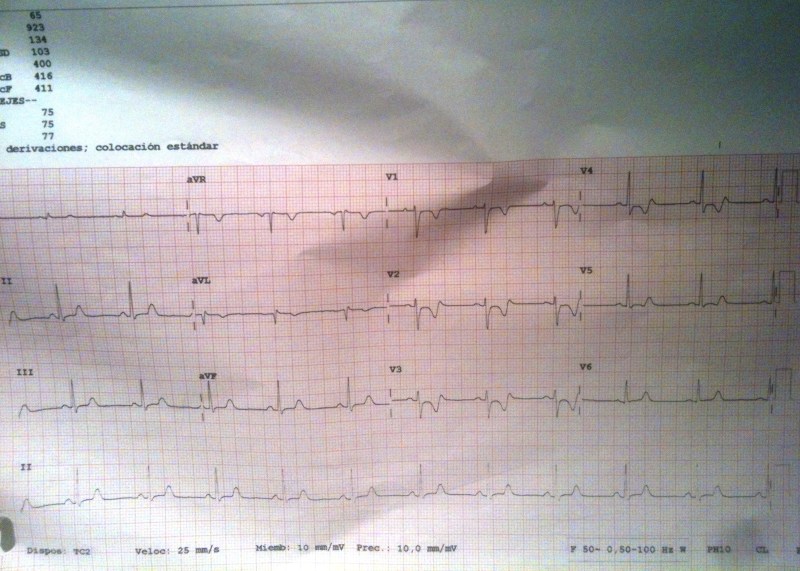
Y también este otro
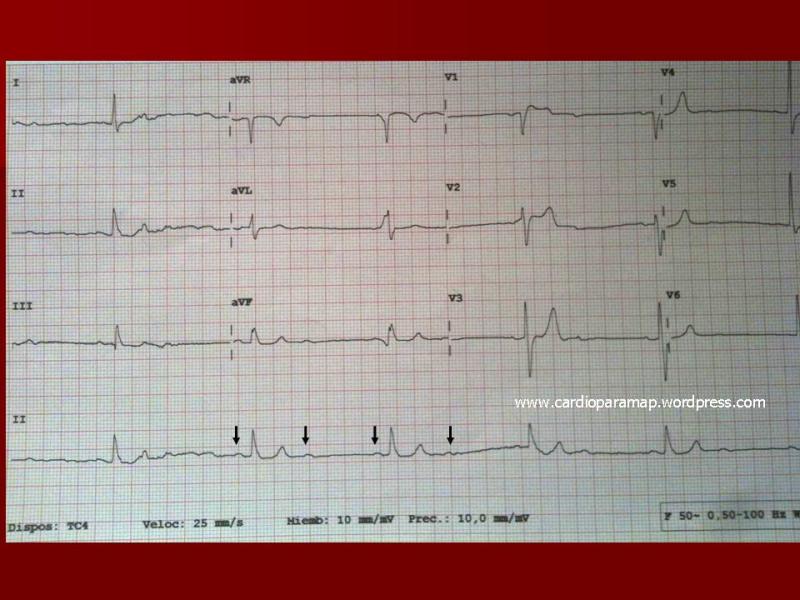
Bloqueo AV de 2º grado, Mobitz II
Este tipo de Bloqueo auriculoventricular de segundo grado se caracteriza por un bloqueo súbito de la conducción AV, sin que exista alargamiento del intervalo PR previo.
En el ECG observamos:
• Onda P bloqueada con intervalos PR previos y posteriores de similar duración.
• Intervalo PR posterior a la Onda P bloqueada, de similar duración que los previos.
• El R-R que incluye a la Onda P bloquead es igual que dos R-R previos
Normalmente los médicos de Urgencias nos llamáis a los cardiólogos con el diagnóstico hecho…. Y normalmente los cardiólogos, si el paciente está estable, os hacemos una serie de preguntas telefónicamente que nos gusta que sepáis y que en caso de ser un residente el que nos llame, “gana puntos” si las contesta correctamente. No me digáis que no os sentís identificados con esta situación.
Por eso… para que no os pillen desprevenidos revisad siempre en un caso como el de Pedro
1º Antecedentes y como es lógico nos interesan los antecedentes de cardiopatía.
Este paciente tenia una cardiopatía isquémica crónica: Necrosis inferior: enfermedad de 1 vaso CD proximal con mal lecho distal desestimada para revascularización percutánea (septiembre de 2002). FEVI conservada. Alta en cardiología en 2009
2º Tratamiento
Descartad que el paciente este tomando cualquier medicación bradicardizante: Digoxina, Betabloqueantes, Diltiazem, Verapamil…. Sin olvidarnos de la reciente ivabradina.
En medicina no debemos dar nada por hecho. Hay que preguntarle al paciente e incluso decirle que aporte la medicación. A veces un paciente te dice: “…no tomo nada de corazón, solo para la TA” y eso que toma es Atenolol.
El tratamiento actual de Pedro era: Clopidogrel 75 0-1-0, enalapril 20 1-0-0, atorvastatina 80 0-0-1, Otros.
3º Resultado de la analitica urgente
Descartar alteraciones electrolíticas, fundamentalmente alteraciones del potasio, magnesio y valor de la creatinina.
La analítica de Pedro era normal.
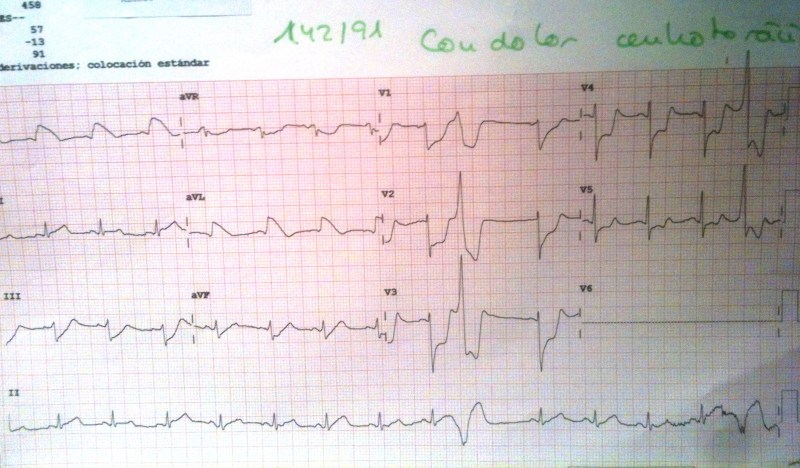
Por tanto el caso de Pedro es:
JUICIO CLINICO
BLOQUEO AV DE 2º GRADO TIPO II. 2:1. SINTOMÁTICO SIN CAUSA ADQUIRIDA APARENTE
PLAN
Tiene indicación de implantación de marcapasos permanente.
Indicaciones para la estimulación cardíaca
En la diapositiva se ven las indicaciones de la implantación de marcapasos en estos casos según la Sociedad Europea de Cardiología.

Hay fuerte consenso en que la estimulación cardiaca permanente se indica a pacientes con BAV de tercer grado o de segundo grado tipo II.
En pacientes con BAV de segundo grado tipo I, la decisión sobre la estimulación cardiaca es discutible, teniendo en cuenta la intensidad de los síntomas y el riesgo de la progresión a BAV completo.
En el BAV de segundo grado tipo I, la indicación para estimulación cardiaca permanente resulta polémica, a menos que el BAV cause síntomas o se produzca retraso de conducción en los niveles intrahisianos o infrahisianos. En ocasiones resulta difícil determinar la relación causa-efecto de los síntomas, sobre todo cuando son inespecíficos y sutiles. La progresión hasta completar el bloqueo cardiaco es probable cuando hay un complejo QRS ancho.
Y a Pedro, por tanto, se le implantó ese mismo día un marcapasos… sobre todo porque era viernes… y no siendo que…
¿Qué tipo de marcapasos? Lo veremos en el siguiente post.