Motivo de acudir a Urgencias:
Mujer de 61 años de edad que es traída a Urgencias por el SUMMA por dolor torácico y alteración de ECG.
Antecedentes personales: Fumadora de 10 cigarrillos al día, HTA, obesidad. No antecedentes familiares de cardiopatía isquémica
TRATAMIENTO HABITUAL: enalapril/hidroclorotiacida 20 mg/12,5 mg: 1-0-0; omeprazol.
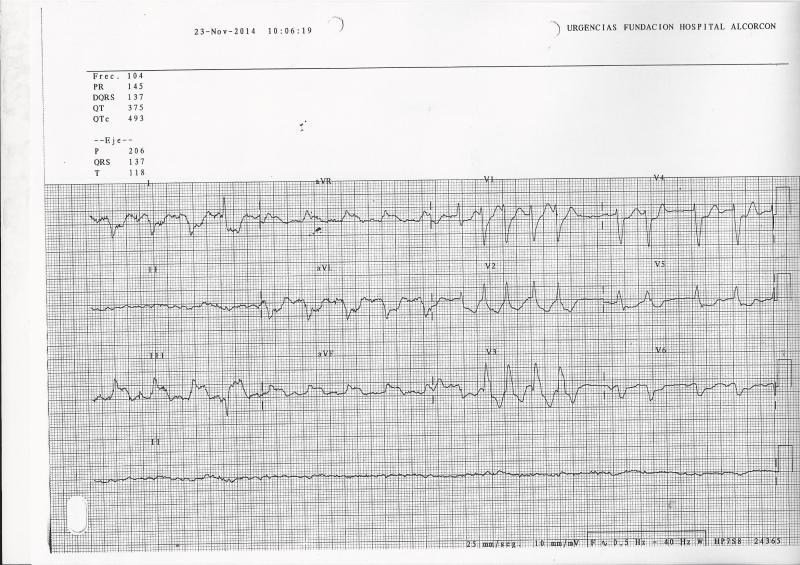
Enfermedad actual: Paciente mujer de 61 años que en los últimos cinco días ha presentado varios episodios autolimitados de dolor centrotorácico que se irradia a espalda que aparece con el esfuerzo y mejora con el reposo, acompañados de nauseas. Refiere que el 7/12/2014 sobre las 19.00 horas comienza con dolor centrotorácico sordo que se irradia a la espalda y que le impide dormir. El dolor viene acompañado de nauseas y vómitos, presentando intenso malestar general por lo que decide acudir a la mañana siguiente a su médico de atención primaria. En el centro de salud se realiza electrocardiograma (figura 1) Le administran un puff de nitroglicerina, 300 mg de AAS, 600 mg de clopidogrel y perfusión de ntroglicerina con mejoría del dolor. Se avisa al SUMMA y se traslada a Urgencias de nuestro hospital.

Fig 1: ECG en el Centro de Salud
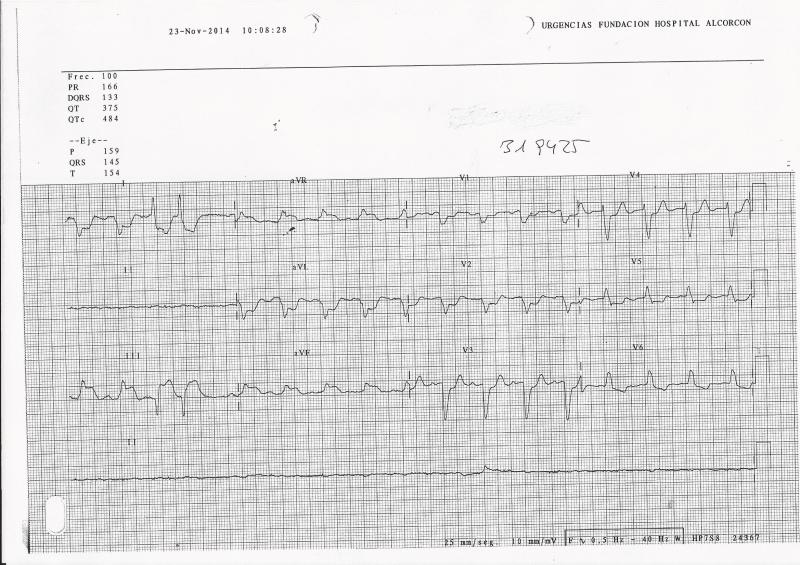
A su llegada a urgencias, 18 horas más tarde del inicio del dolor, se encuentra con persistencia del dolor con tensiones de 150/90 mmHg, con saturaciones de 98%. El ECG se observa en la figura 2.

Figura 2: ECG: ritmo sinusal a 95 lpm. Q y supradesnivelación del ST de 1,5 mm en V1-V2, descenso del ST de 1 mm en cara inferolateral. T negativa en V1-V4, I y aVL.
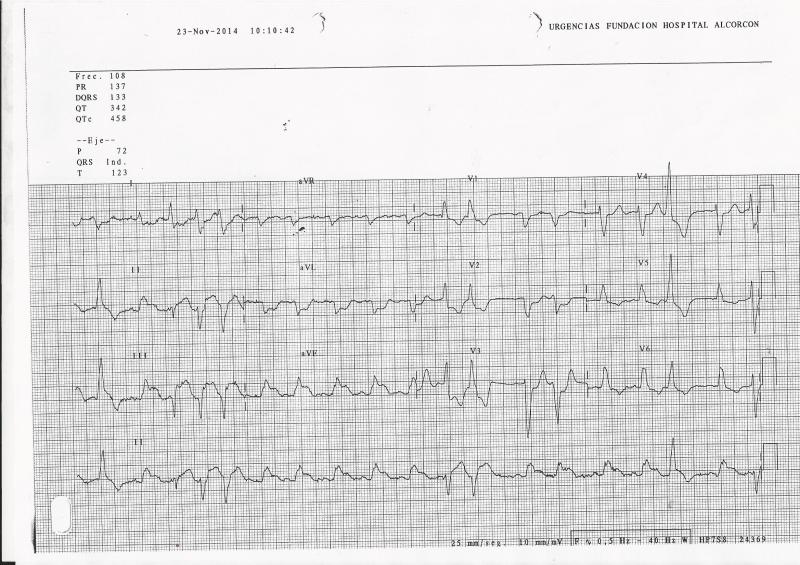
A pesar de una evolución del dolor de unas 18 horas, persiste con dolor torácico de intensidad oscilante que mejora con nitroglicerina. El ECG sugiere IAM evolucionado. La analítica lo confirma con una primera determinación en Urgencias de CPK 1280 U/L, Troponina I (TnIc) 50.19 ng/ml (normal 0,0 – 0,07). En el ecocardiograma transtorácico realizado en Urgencias se observa aquinesia segmentaria sin adelgazamiento y no hay áreas disquinéticas. Por todo ello se decide realizar coronariografía urgente, que muestra:
– TRONCO CORONARIO IZQUIERDO: sin lesiones.
– DESCENDENTE ANTERIOR: vaso ocluido sin visualizar zona de obstrucción, la DA se visualiza por circulación colateral heterocoronaria siendo un vaso de buen desarrollo y aceptable calibre.
– CIRCUNFLEJA: codominante, con irregularidades sin lesiones reseñables.
– CORONARIA DERECHA: codominante, con míltiples irregualridades sin lesiones reseñables.
Se intenta ACTP SOBRE DA OCLUIDA que resulta FALLIDA – NO SE VISULIZA MUÑON DE OBSTRUCCIÓN POR LO QUE NO ES POSIBLE AVANZAR GUÍA DE ANGIOPLASTIA.
CONCLUSIÓN: IAM ANTEROSEPTAL EVOLUCIONADO. OCLUSIÓN CRÓNICA DE DA SIN VISUALIZACIÓN DE MUÑÓN DE OBSTRUCCIÓN (VASO DISTAL VISUALIZADO POR CIRCULACIÓN COLATERAL HETEROCORONARIA CON ACEPTABLE LECHO DISTAL). INTENTO FALLIDO DE REVASCULARIZACIÓN PERCUTÁNEA SOBRE DA.
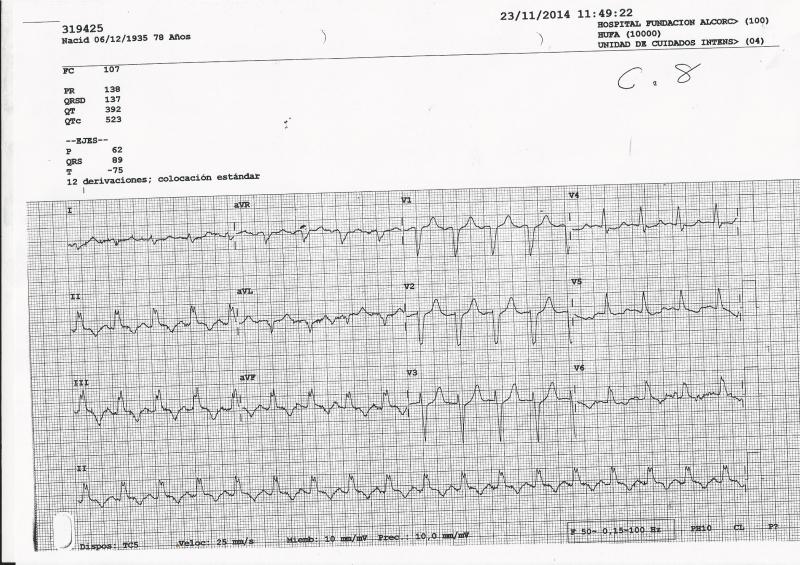
Evolución en UCI.
Durante su estancia en la UCI la paciente ha evolucionado favorablemente, manteniendo actualmente situación clínica estable. Sin nuevo episodio de angina, sin datos de ICC y sin arritmias graves. Estable desde el punto de vista hemodinamico y respiratorio. Pico de CPK de 1376 y de troponina I de 155. Dada su estabilidad pasa a planta de Cardiología
ECOCARDIOGRAMA: VI no dilatado con FEVI conservada en el límite bajo de la normalidad. Acinesia sin adelgazamiento del septo medio y apical, cara lateroapical y anteroapical. Resto buena contractilidad, VD no dilatado con buena función, sin valvulopatías, sin derrame pericárdico, cava inferior no dilatada con buen colapso.
Juicio clínico:
– SCACEST EVOLUCIONADO. IAM ANTEROSEPTAL . KILLIP I.
– OCLUSIÒN DE DA PROXIMAL. ACTP FALLIDA.
– AQUNESIA MEDIO Y APICAL, ANTERO APICAL Y LATERO APICAL. FE LIMITE BAJO DE LA NORMALIDAD
DISCUSION
Quería resaltar en este caso y en primer lugar la importancia de la ATENCION PREHOSPITALARIA en los casos del IAMCEST.
La prevención de los retrasos es crítica en el IAMCEST por 2 razones: la primera, porque el momento más crítico de un infarto de miocardio es su fase más inicial, durante la cual los pacientes suelen experimentar dolor intenso y pueden sufrir paro cardiaco. Además, la disponibilidad precoz de un tratamiento, especialmente de la terapia de reperfusión, es crítica para aumentar los beneficios obtenidos. Por lo tanto, minimizar cualquier retraso se asocia a mejores resultados clínicos.
Recordar que el servicio de ambulancias desempeña un papel crítico en el manejo del IAM y debe considerarse no sólo una forma de transporte sino también el lugar donde se produce en ocasiones el diagnóstico inicial, la selección y el tratamiento.
Se ha demostrado que el diagnóstico prehospitalario, la selección y el tratamiento de urgencias
inicial se asocia a un mayor uso de las terapias de reperfusión, reducción de los retrasos y mejora
en los resultados clínicos.
En algunos países, los médicos de cabecera desempeñan un papel fundamental en la atención precoz del IAM y, a menudo, son los primeros a los que acude el paciente.
Si los médicos de cabecera responden rápidamente pueden ser muy efectivos, ya que suelen conocer al paciente y pueden realizar e interpretar el ECG. La primera tarea después del diagnóstico ECG es alertar al servicio de urgencias. Pero también pueden administrar opiáceos y fármacos antitrombóticos (incluidos fibrinolíticos si ésa es la estrategia de manejo) y pueden realizar una desfibrilación cuando sea necesario. En la mayoría de casos, sin embargo, la consulta con un médico de cabecera – en lugar de llamar directamente al servicio de urgencias- aumenta el retraso prehospitalario.