
Archivos Mensuales: noviembre 2015
La importancia de tener a mano un ECG antiguo. Caso 16
Si se trata de activar un código infarto, yo siempre digo que mejor pasarse a quedarse corto. Me refiero a que ante un paciente con dolor, un ECG que por una u otra razón parece dudoso es mejor avisar a la alerta de hemodinámica aunque luego, como le pasó a Federico, cuando se miran las cosas con mas calma se desactive.
Federico de 55 años fue traido a nuestro hospital, procedente de una localidad cercana por código infarto.
Federico sabía que estaba malo del corazón y ese día mientras paseaba, sin grandes esfuerzos, comenzó con disnea progresiva hasta ser de mínimos esfuerzos, que se acompañaba de cortejo vegetativo. No síncopes, no dolor previo. Como único alteración, comenta proceso catarral los días previos. Se avisa al SUMMA. Realizan ECG que muestra q en V1-V3, elevación ST en cara anterolateral, ante el posible infarto se activa código infarto y se traslada a nuestro hospital.
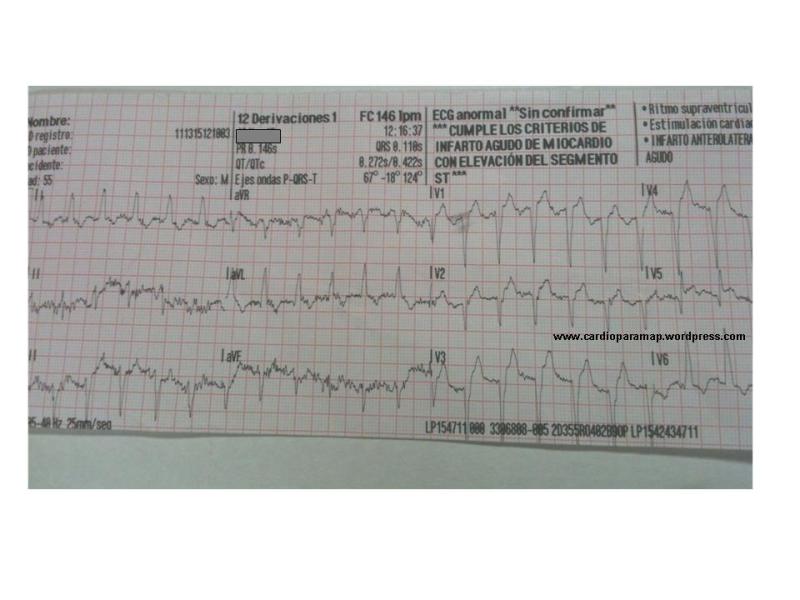
A la llegada, el paciente refería mejoría de la sintomatología a pesar de saturar al 92% con mascarilla con reservorio. Se le repitió el ECG que fue similar a previo.

Se consigue acceder a un informe previo que indica que Federico estaba diagnosticado desde el 2008 de una miocardiopatía isquémica que se habia detectado a raiz de un ECG con una elevación del ST por un ingreso por AIT. Se le habia realizado coronariografía que mostraba una oclusión crónica de la DA y una FEVI del 35%.
En 2014 ingreso en el hospital de su localidad por insuficiencia cardiaca congestiva. Se describía un ECG: RS a 92 lpm. PR normal. QS en V1-V3. Q en V4. Onda T negativa V4-V6 y I y aVL. Ecocardiograma con VI ligeramente dilatado con gran aquinesia extensa anterior, apical y segmentos apicales cara lateral, septo e inferior y DSVI severa
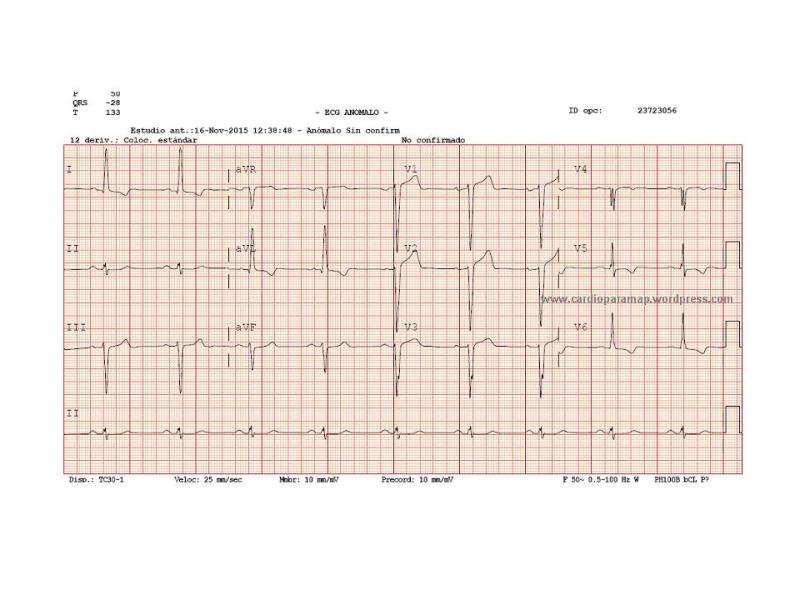
El ECG en nuestro hospital parecía coincidir con el descrito en ese informe antiguo, por lo que se interpretó el cuadro por los sintomas y signos de edema agudo de pulmón probablemente precipitado por infección de vías respiratorias altas con insuficiencia respiratoria secundaria. NO se consideró la realización de coronariografía urgente. Ingresó en la UCI.
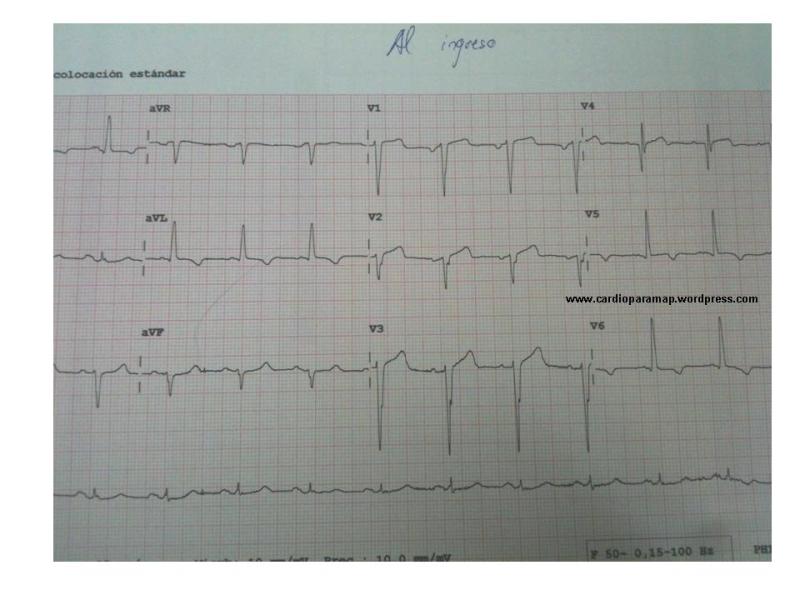
Presentó una leve elevación de troponina I en este contexto.No se consideró que el origen de este cuadro de IC fuera un SCA. No se le realizaron coronariografias. Dado de alta en buen estado con este ECG, sin cambios evolutivos, similar a descripciones previas.
…………SI TE GUSTA EL CONTENIDO DEL BLOG Y QUIERES RECIBIR PUNTUALMENTE LAS ACTUALIZACIONES, RECUERDA QUE PUEDES INTRODUCIR TU MAIL EN LA CASILLA CORRESPONDIENTE
Mensajes para NO olvidar en el tratamiento de los pacientes dislipémicos con muy alto riesgo cardiovascular (parte II)
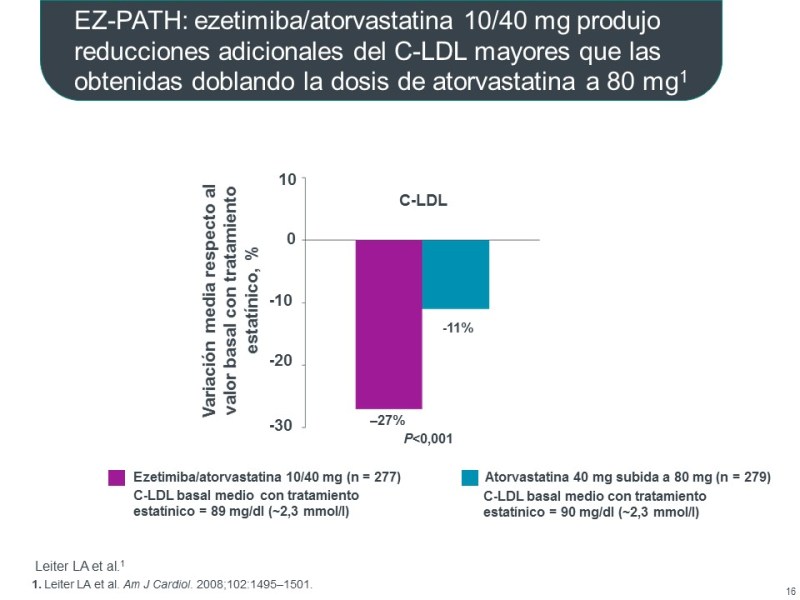
La ezetimiba añadida a la atorvastatina produce reducciones del LDL-C mayores que las obtenidas doblando la dosis de atorvastatina a 80 mg. Esto es algo que ya constatábamos en nuestros pacientes los que empezamos a utilizar la ezetimiba añadida a la estatina hace más de 10 años…. Aunque como ya sabéis que siempre se necesita un estudio que lo demuestre de forma cientifíca para ser coherentes con el principio de «Medicina basada en la evidencia».
A pesar de la asociación de Ezetimiba a Estatina, es verdad que durante muchos años la reducción de los episodios cardiovasculares se atribuían al efecto de la estatina únicamente.
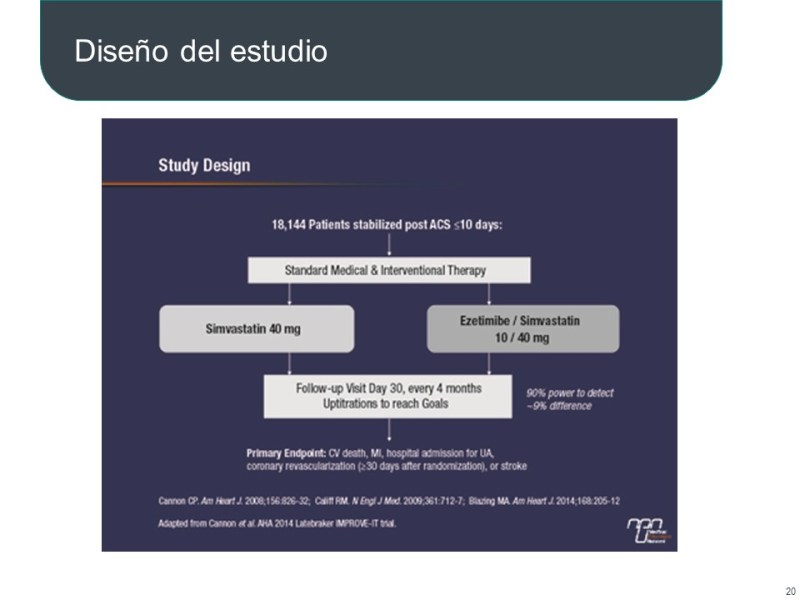
Pero los resultados del estudio IMPROVE-IT publicados en noviembre 2014 pusieron de manifiesto el beneficio clínico cuando se añade ezetimiba a una estatina.
Hasta aquí todos los tenemos claro…. Y mi reflexión ahora es la siguiente:
¿Hemos llegado al techo de la investigación de las estatinas?
¿Qué haremos cuando con estatina a altas dosis + ezetimiba no consigamos el objetivo de LDL < 70 mg/dl?
EL FUTURO PRÓXIMO…….. ESTÁ YA AQUÍ
Mensajes para NO olvidar en el tratamiento de los pacientes dislipémicos con muy alto riesgo cardiovascular (parte I)
Desde finales del año pasado hemos hablado y mucho sobre el tratamiento hipolipemiante en los pacientes con muy alto riesgo cardiovascular.
Hemos repetido por activa y por pasiva muchos mensajes que conviene no olvidar. Pero creo que una vez que están grabados en nuestras cabezas, debemos seguir adelante.
Hoy os los quiero dejar por escrito.
Lo que decía Robinson en 2006 ya NO lo dudamos. Hoy cambiaríamos el «podría ser conveniente» por «es obligatoria»
¿Qué es un paciente con MUY ALTO RIESGO CARDIOVASCULAR? Vemos como lo defienen las guías europeas del 2012
Las comparamos con las guias americanas del 2013.
Nos gustan las europeas porque el tratamiento se basa en objetivos del LDL
Pero… aún sabiéndolo…. algo estamos haciendo mal
1º NO OLVIDAR LA POTENCIA DE LAS DISTINTAS ESTATINAS
2º NO OLVIDAR QUE DUPLICAR LA DOSIS DE ESTATINA SOLO SE ACOMPAÑA DE UNA REDUCCIÓN DEL 6% DE LOS NIVELES LDL
Es decir que si un paciente presenta un LDL-c de 100 mg/dl con atorvastatina 40 mg. Si duplicamos la dosis SOLO conseguiremos llevarlo a 92 mg/dl…… MUY LEJOS DEL OBJETIVO A ALCANZAR.
Recordad que los cardiólogos llevamos una etiqueta en la frente con el nombre de ATORVASTATINA (también ROSUVASTATINA) porque son las estatinas más potentes.
Y porque la atorvastatina ha demostrado en muchos escenarios clínicos el beneficio para reducir los episodios cardiovasculares.